Qu’est-ce que l’asthme? Comment éviter la crise d’asthme? Comment utiliser mon inhalateur? Comment mieux vivre avec mon asthme au quotidien : sport, voyage, grossesse ?
La prise en charge de l’asthme vise à réduire ou supprimer les symptômes cliniques, prévenir les crises, normaliser la fonction respiratoire et permettre au patient de mener une vie normale. Sa réussite est liée à 3 éléments indissociables :
- Un traitement médicamenteux.
- Le contôle des facteurs de risques.
- L’éducation thérapeutique du patient.
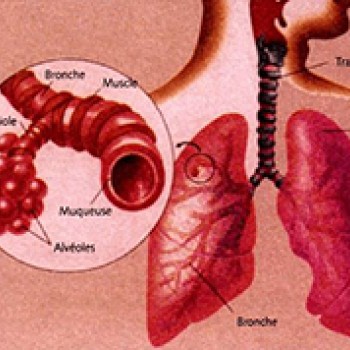
L’asthme est une maladie inflammatoire chronique des bronches, associée à une hyperréactivité bonchique et une bronchostriction au cours des épisodes de crise. Le patient asthmatique en crise a des difficultés à inspirer et surtout à expirer l’air contenu dans ses poumons. Le sifflement accompagnant cette gêne est dû au rétrécissement de ses bronches. L’air reste emprisoné dans la poitrine, le thorax est bloqué. A cette sensation d’oppression, s’ajoute souvent une toux irritante et un sentiment d’anxiété.
L’asthme peut être occasionnel ou persistant
Certaines crises d’asthmes sont déclenchées occasionnellement dans des conditions bien précises : pollution, contact avec un animal, promenade à la campagne au moment où les pollens sont dans l’air. Il s’agit d’un asthme intermittent.
Dans d’autres cas l’asthme est présent tout au long de l’année. Il s’agit d’un asthme persistant et plus ou moins sévère. A la composante génétique de la maladie, différents facteurs environementaux vont influencer l’évolution clinique de la maladie.
Quel que soit le facteur déclenchant les crises, l’asthme est reconnu aujourd’hui comme une maladie inflammatoire : d’où l’importance des médicaments anti-inflammatoires (corticoïdes inhalés) dans le traitement de fond de l’asthme persistant et pour guérir des crises aigues.
L’asthme est une maladie chronique dûe à un terrain génétique, même en l’absence de crise on ne peut pas parler de guérison définitive. Mais la vie des asthmatiques a été transformée grâce aux progrès très importants des traitements depuis 30 ans. Il existe actuellement des médicaments efficaces qui permettent un contrôle total des signes de l’asthme. Un asthmatique doit pouvoir vivre normalement s’il est bien suivi et bien traité.
L’asthme est souvent imprévisible
L’oppression, le sifflement et la toux de l’asthmatique sont de fréquence et d’intensité variables.
Les crises peuvent être de courte durée ou persister plusieurs jours. Ces manifestations peuvent être liées à des facteurs déclenchants précis, ou apparaître sans raison évidente.
Entre les crises, un essoufflement peut persister et chez certains asthmatiques, souvent les plus âgés, il peut devenir permanent et plus ou moins intense. On parle alors d’asthme persistant ou d’« asthme à dyspnée continue ».
Qu’est-ce qu’un asthme sévère ?
Il existe différents stades d’asthme : asthme intermittent, persistant léger, modéré, sévère. En France, l’asthme persistant sévère qui est le dernier stade d’asthme touche environ 350 000 personnes, soit environ 10 % des asthmatiques.
L’asthme sévère est un stade d’asthme qui, sans traitement, se définit par :
- Des symptômes quotidiens (toux, gêne respiratoire, essoufflement…).
- Des symptômes nocturnes fréquents (réveils dus à des quintes de toux, respiration sifflante…).
- Une limitation des activités physiques, une fonction respiratoire diminuée et des crises sévères fréquentes.
Lorsque, malgré un traitement, les symptômes de l’asthme sévère persistent, on dit que l’asthme sévère est mal contrôlé.
Les asthmatiques sévères mal contrôlés présentent des symptômes anormalement fréquents bien qu’ils soient sous traitement : toux, gêne respiratoire, essoufflement, respiration sifflante, réveils nocturnes, crises sévères. En raison de son caractère handicapant, l’asthme sévère est alors mal vécu et ses conséquences peuvent être graves : les crises sévères peuvent menacer le pronostic vital et conduire à l’hospitalisation.
Qu’est-ce qu’un asthme sévère « bien contrôlé » ?
L’objectif de la prise en charge d’un asthme sévère est d’obtenir le « bon » contrôle de la maladie. C’est l’obtention de ce contrôle qui permettra de diminuer l’intensité et la fréquence des symptômes. On peut avoir un asthme sévère et cependant vivre correctement avec.
Un asthme sévère bien contrôlé = PEU OU PAS DE SYMPTÔMES
On estime qu’un asthme (même sévère) est bien contrôlé lorsque :
- Pas ou rarement de symptômes pendant la journée (tels que quinte de toux, respiration sifflante, essoufflement, …).
- Pas de symptômes durant la nuit (tels que réveils dus à des quintes de toux, gêne respiratoire dans la nuit).
- Les crises sont légères et peu fréquentes
- La personne asthmatique n’a pas ou peu recours aux Bêta-2-mimétiques à courte durée d’action (Salbutamol, Terbutaline).
Un asthme (sévère) bien contrôlé =UNE QUALITÉ DE VIE PRÉSERVÉE
Les médicaments de l’asthme
Les médicaments anti-asthmatiques sont administrés le plus souvent par voie inhalée, pour avoir une action directe au niveau des bronches. L’inhalation a deux avantages majeurs:
1. Le produit agit très rapidement: il commence son action dès qu’il est fixé sur la paroi interne de la bronche. C’est le cas des bronchodilatateurs qui soulagent la crise d’asthme en quelques secondes.
2. Une dose faible est efficace. Le rapport Tolérance/Efficacité est meilleur que pour les traitements Per os.

Les différents types de dispositifs d’inhalation
1-L’aérosol-doseur ou aérosol pressurisé
La plupart des médicaments anti-asthmatiques existe sous cette forme.Le médicament est en suspension dans un liquide, puis mis sous pression dans un flacon que l’on introduit ensuite dans un étui en plastique. Lorsque l’on appuie sur le flacon, une dose précise de médicament est libérée vers l’orifice buccal. Le gaz qui propulse le médicament s’évapore rapidement libérant le médicament sous la forme de fines particules qui sont alors inhalées et qui se déposent sur les bronches.
Pour une bonne éfficacité, ces dispositifs nécessitent une coordination »main-poumon ». Il faut apprendre à bien les utiliser :
- Agiter le flacon avant chaque pression pour remette en suspension le principe actif.
- Travailler la synchronisation « main-poumon »: presser le flacon au moment de l’inspiration.
- Retenir sa respiration 5 à 10 secondes après l’inhalation.
- Rincer systématiquement sa bouche après chaque inhalation.
(Cespharm, Mai 2008)
Pour les asthmatiques qui ont des difficultés à utiliser les aérosols-doseurs, il existe des chambres d’inhalation qui facilitent la prise du médicament.
Une chambre d’inhalation est un réservoir en plastique ou métal qui retient le médicament volatilisé. Son efficacité est liée à sa taille et son volume. La taille moyenne est de 750 ml, mais il existe des chambres de plus petit volume (Able Spacer, Aero Chamber, Nes Spacer, Vortex…). L’aérosol-doseur s’emboîte à l’un des côtés du réservoir, à l’autre extrémité se trouve un embout buccal ( adulte) ou un masque (nourrissons, enfants ) avec une valve de sécurité. La valve se ferme à l’expiration, en plusieurs respirations le médicament va pouvoir sans perte d’actif diffuser dans les bronches.
Conseils d’utilisation chez l’enfant :
- Agiter l’aérosol, ôter son capuchon et insérer l’embout buccal dans le logement porte-aérosol.
- Placer le masque facial sur le nez et la bouche de l’enfant, la chambre d’inhalation étant en position horizontale, et appuyer avec le pouce sur la cartouche pour libérer une dose de médicament.
- Laisser le masque sur le nez et la bouche de l’enfant pendant environ 15 secondes (5 à 10 respirations).
- Renouveler ces opérations pour chaque bouffée de médicament.
Nettoyage et entretien :
- Un dépôt de médicament se produit sur les parois, il est donc important de nettoyer les différents éléments de votre chambre d’inhalation régulièrement. Le nettoyage doit se faire à l’eau tiède savonneuse suivi d’un rinçage abondant et d’un séchage à température ambiante.
- Il est important de nettoyer votre chambre d’inhalation avant sa première utilisation puis régulièrement, au moins une fois par semaine.
2-Les inhalateurs de poudre sèche
Le médicament est conditionné sous forme de poudre sèche en dose unitaire qui sera libérée en armant le dispositif soit :
- En perforant une capsule pour l’Aerolizer.
- En cliquant sur un poussoir pour le Clickhaler, l’Easyhaler ou le Novolizer.
- En tournant une molette pour le système Turbuhaler.
- En ouvrant le dispositif pour le Diskus.
C’est l’inspiration qui déclenche l’administration de la dose. Aucune coordination »main-poumon » est nécessaire.
3-Les nébulisateurs
La Nébulisation est utilisée dans la prise en charge des crises d’asthme sévère en milieu hospitalier, et parfois en traitement de fond chez les patients souffrant d’un asthme sévère.
- Les nébulisateurs produisent une fine bruine de solution du médicament qui est inhalée à travers un embout ou à travers un masque.
- Les nébulisateurs fonctionnent généralement grâce à un compresseur d’air électrique ou par l’intermédiaire d’une pompe à pied ou d’oxygène contenu dans un cylindre.
- Il faut une dose de médicament plus importante avec un nébulisateur qu’avec les autres appareils (sprays).
- La durée de l’inhalation de la dose efficace est de 10 à 15 minutes.
Les médicaments de l’asthme : Traitement de la crise et Traitement de fond
1-Les Anti-inflammatoires
Les corticoïdes
Ils permettent de traiter l’hypersensibilité,l’oedème et l’hypersécrétion bronchique. Ce sont les médicaments les plus efficaces pour la prise en charge de la composante inflammatoire de l’asthme.
Par voie orale en cure courte, la corticothérapie est le traitement de base des épisodes d’exacerbations sévères de l’asthme.
Par voie inhalée, les corticoïdes constituent la base du traitement de fond de l’asthme persistant. Leur efficacité thérapeutique ne s’observe qu’au bout de quelques jours de traitement. Il faut les utiliser tous les jours et pas uniquement en cas de détresse respiratoire.
Il est impératif de se rincer la bouche après chaque inspiration de corticoïdes.
Les antagonistes des leucotriènes ( Montélukast)
Ils agissent aussi sur l’inflammation bronchique mais leur efficacité est inférieure à celle des corticoïdes. Les comprimés Montélukast sont les seuls représentants de cette classe commercialisé actuellement. Le Montélukast est indiqué comme additif au traitement de fond des asthmes persistants léger à modéré insuffisament contrôlé par les corticoïdes ou comme alternative à la corticothérapie inhalée en traitement de fond de l’asthme léger.
2- Les Bronchodilatateurs
Les Bêta-2-mimétiques, permettent le relâchement des muscles lisses des bronches et le passage de l’air. Ce sont les bronchodilatateurs les plus puissants.
- Les Bêta-2-mimétiques à courte durée d’action ( Salbutamol, Terbutaline ), agissent < 3 minutes avec une efficacité de 4 à 6 heures. Ils sont indiqués dans le traitement des épisodes de crise et la prévention de l’asthme d’effort. Ils sont commercialisés sous forme d’aérosols doseurs, de suppositoires et d’injectables. Quelque soit votre type d’asthme, il faut toujours en avoir sur vous. Les épisodes d’exacerbations sont imprévisibles.
- Les Bêta-2-mimétiques à longue durée d’action, ( Formotérol, Salmétérol ) sont administrés par voie inhalée ou orale. Ils assurent une bronchodilatation prolongée persistant au moins 12 heures. Ils ne sont pas indiqués dans le traitement de la crise. Ils sont prescrits toujours en association à une corticothérapie inhalée dans le traitement de fond de l’asthme persistant. Leurs effets secondaires possibles sont des tremblements, des palpitations et des céphalées. Ils disparaissent à l’arrêt du traitement et sont moins importants par voie inhalée.
La théophylline, administrée par voie orale ou injectable a une action bronchodilatatrice. Du fait de son profil de tolérance et de la découverte des Bêta-2-mimétiques son usage en thérapeutique dans le traitement des asthmes persistants a beaucoup diminué.
À RETENIR
L’inhalation des médicaments anti-asthmatiques est la méthode la plus efficace, avec le meilleur rapport tolérance/éfficacité.
Pour éviter tout échappement thérapeutique, il faut apprendre à utiliser votre inhalateur. Si le dispositif que vous utilisez ne vous convient pas, n’hésitez pas à en parler à votre médecin. Le large choix de dispositif commercialisé, doit vous permettre de trouver le traitement le plus adapté.
Pour éviter, les épisodes d’exacerbations de votre asthme il faut limiter au maximum l’exposition à des facteurs déclenchants.
Avant de pratiquer une activité physique, de partir en vacances, s’assurer que c’est compatible avec votre asthme.
En cas d’augmentation de la fréquence ou de l’intensité des épisodes de crise, prenez rendez-vous avec votre médecin.
Un asthme même sévère bien traité doit vous permettre de vivre normalement.
Il existe une école pour apprendre à vivre avec son traitement et son asthme.
Asthme et grossesse
La prise en charge de la femme enceinte asthmatique ne diffère pas de celle des autres patientes. L’objectif est de contrôler la maladie tout au long de la grossesse, plus particulièrement avant l’accouchement, en se basant sur les signes cliniques et la mesure du souffle.
Si l’asthme est contrôlé au début de la grossesse, il n’y a pas lieu de modifier le traitement de fond en le majorant ou en le réduisant pour limiter la consommation des médicaments.

Quels sont les complications possibles lièes à l’asthme ?
L’asthme mal équilibré peut provoquer ou aggraver les risques de voir survenir
- Une fausse couche
- Des hémorragies
- Une anémie
- Une césarienne
- Une dépression post-partum
- Une Hypertension gravidique
Les 3 périodes difficiles pour une femme asthmatique au cours de la grossesse sont les suivantes :
- Au cours de la 30ème semaine
- Pendant le travail
- Au cours du post-partum
Quels sont les risques pour mon bébé ?
Les difficultés respiratoires de la future maman peuvent entraîner une diminution de l’apport d’oxygène chez le foetus et provoquer des complications comme une naissance prématurée et un faible poids à la naissance…
La fonction respiratoire doit être surveillée régulièrement au cours de la grossesse en effectuant une Exploration Fonctionnelle Respiratoire (EFR). En cas de gêne respiratoire, votre médecin peut vous demander de contrôler quotidiennement votre souffle à l’aide d’un débit mètre de pointe (DEP).
Les risques pour le bébé ne viennent pas des médicaments qui ont fait preuve de leur innocuité mais d’un asthme mal équilibré.Il faut continuer son traitement en suivant la prescription de son médecin. Dans certains cas, votre médecin sera amené à le modifier.
Mon traitement pendant la grossesse
Si l’asthme évolue sur un mode intermittent, le traitement de la crise doit être immédiat et l’utilisation d’un bronchodilatateur d’action rapide est obligatoire ( Salbutamol, Terbutaline, Fémotérol, Pirbutérol). Un épisode de crise non traité présente un risque pour l’enfant.
Si l’asthme de la future maman nécessite un traitement de fond quotidien (corticoïdes inhalés, Bêta-2-mimétiques d’action longue, Anti-allergiques), il faut parfois l’adapter mais il est impératif de le poursuivre. En effet, sous l’influence des hormones sécrétées pendant la grossesse, l’asthme peut s’aggraver, s’améliorer ou rester stable. Le traitement devra donc être modifié si la maladie évolue. L’enfant ne doit en aucun cas subir les conséquences néfastes pour lui du déséquilibre de la maladie, c’est-à-dire la réapparition d’une gêne respiratoire : essoufflement, toux chronique ou sifflements.
Certains médicaments qui traitent l’asthme sont déconseillés en cas de grossesse et pendant l’allaitement (Théophylline,Montélukast) , car leur inocuité n’a pas encore été établie en clinique.
Les bronchodilatateurs ( Bêta-2-mimétiques ) et les corticoïdes inhalés ne posent pas de problème d’utilisation pendant la grossesse.
Conseils et recommandations
Il est conseillé à la femme enceinte asthmatique de se faire vacciner contre la grippe après le premier trimestre de la grossesse, de ne pas fumer , d’éviter toute exposition à des facteurs pouvant déclencher une crise afin de ne pas entraîner d’effets indésirables chez le foetus ou le bébé.
Les risques d’un asthme non maîtrisé et des conséquences qui peuvent en découler sont plus sérieux pour la maman et son bébé que les risques liés à la prise de médicaments contre l’asthme.

